Синдром Морганьи-Адамса-Стокса (синдром МАС) – это состояние, при котором у больного происходит обморок, вызванный остро развивающимся нарушением сердечного ритма и влекущий за собой резкое снижение объема сердечного выброса и ишемию головного мозга. Симптомы этого нарушения начинают проявлять себя через 3-10 секунд после остановки кровообращения. Во время приступа у больного наблюдается утрата сознания, сопровождающаяся бледностью и цианозом кожных покровов, нарушениями дыхания и судорогами. Тяжесть, темп развития и выраженность симптоматики припадка зависит от общего состояния больного. Они могут быть кратковременными и проходить самостоятельно или после оказания соответствующей медицинской помощи, но, в некоторых случаях, могут заканчиваться летально. О том, что такое синдром Морганьи-Адамса-Стокса, поговорим в данной статье.
ПРИЧИНЫ
Приступ синдрома МАС может провоцироваться следующими состояниями:
атриовентрикулярной блокадой;
переходом неполной атриовентрикулярной блокады в полную;
нарушением ритма с резким снижением сократительной способности миокарда при пароксизмальной тахикардии, фибрилляции и трепетании желудочков, преходящей асистолии;
тахикардия и тахиаритмии при ЧЧС более 200 ударов в минуту;
брадикардии и брадиаритмии при ЧСС менее 30 ударов в минуту.
Эти состояния могут вызываться при:
ишемии, старении, воспалительных и фиброзирующих поражениях миокарда с вовлечением предсердно-желудочкового узла;
интоксикации лекарственными средствами (Лидокаином, Амиодароном, сердечными гликозидами, блокаторами кальциевых каналов, бета-адреноблокаторами);
нейромышечных заболеваниях (синдроме Кирнса-Сейра, дистрофической миотонии).
В группу риска развития синдрома МАС входят пациенты с такими заболеваниями:
амилоидозом;
дисфункцией предсердно-желудочкового узла;
поражением коронарных сосудов;
ишемией миокарда;
гемохроматозом;
болезнью Лева;
болезнью Шагаса;
гемосидерозом;
диффузными заболеваниями соединительной ткани, протекающими при поражении сердца (ревматоидный артрит, системная красная волчанка, системная склеродермия и др.).
КЛАССИФИКАЦИЯ
Синдром МАС может протекать в таких формах:
Тахикардитическая: развивается при пароксизмальной желудочковой тахикардии, пароксизме суправентрикулярной тахикардии и пароксизме мерцания или трепетания предсердий при частоте сокращения желудочков более 250 в минуту при синдроме WPW.
Брадикардитическая: развивается при отказе или остановке синусового узла, полной атриовентрикулярной блокаде и синоатриальной блокаде при частоте сокращений желудочков 20 раз в минуту и менее.
Смешанная: развивается при чередовании периодов асистолии желудочков и тахиаритмии.
СИМПТОМЫ
Независимо от причины развития, тяжесть клинической картины синдрома МАС определяется длительностью опасных для жизни нарушений ритма. Спровоцировать развитие приступа могут:
психическое перенапряжение (стресс, тревога, страх, испуг и др.);
резкая смена положения тела из горизонтального в вертикальное положение.
При развитии жизнеугрожающей аритмии у больного внезапно появляются признаки предобморочного состояния:
сильная слабость;
шум в ушах;
потемнение перед глазами;
потливость;
тошнота;
головная боль;
рвота;
бледность;
нарушение координации движений;
брадикардия, асистолия или тахиаритмия.
После утраты сознания (обморока), которая наступает примерно через полминуты, у больного наблюдаются следующие симптомы:
бледность, акроцианоз и цианоз (при наступлении цианоза у больного резко расширяются зрачки);
резкое снижение артериального давления;
снижение тонуса мышц с клоническими подергиваниями туловища или мышц лица;
поверхностное дыхание;
непроизвольное мочеиспускание и дефекация;
аритмия;
пульс становится поверхностным, пустым и мягким;
при фибрилляции желудочков над мечевидным отростком определяется симптом Геринга (выслушивается характерное «жужжание»).
Длительность приступа составляет нескольких секунд или минут. После восстановления сердечных сокращений больной быстро приходит в сознание и, наиболее часто, не помнит о случившемся с ним припадке.
ВАРИАНТЫ ПРИСТУПОВ
При недлительных аритмиях у больного могут возникать редуцированные припадки, которые проявляются кратковременными головокружениями, нарушениями зрения и слабостью.
В некоторых случаях обморок длится не более нескольких секунд и не сопровождается другими признаками типичного припадка.
Возможно течение приступа без утраты сознания даже при ЧСС около 300 ударов в минуту. Такие случаи приступов чаще наблюдаются у молодых больных без патологий мозговых и коронарных сосудов. Они сопровождаются только наступлением резкой слабости и состоянием заторможенности.
У больных с выраженными атеросклеротическими повреждениями сосудов мозга припадок развивается стремительно.
Если у больного длительность жизнеугрожающей аритмии сохраняется на протяжении 1-5 минут, то наступает клиническая смерть:
отсутствие сознания;
расширение зрачков;
исчезновение роговичных рефлексов;
редкое и клокочущее дыхание (дыхание Биота или Чейна-Стокса);
пульс и артериальное давление не определяется.
ДИАГНОСТИКА
Для выявления причины развития синдрома МАС после изучения анамнеза заболевания и жизни больному могут назначаться такие виды специальных исследований:
ЭКГ;
ЭКГ по Холтеру;
гисография;
коронарография;
биопсия миокарда.
Дифференциальная диагностика проводится по таким заболеваниям и состояниям:
эпилептический припадок;
истерия;
ТЭЛА (тромбоэмболия легочной артерии);
преходящие нарушения мозгового кровообращения;
вазовагальный обморок;
инсульт;
легочная гипертензия;
шаровидный тромб в сердце;
стеноз устья аорты;
ортостатический коллапс;
болезнь Миньера;
гипогликемия.
НЕОТЛОЖНАЯ ПОМОЩЬ
При развитии приступа МАС больному необходимо срочно вызвать бригаду скорой кардиологической помощи. На месте окружение больного может провести ему мероприятия, которые применяются и при остановке сердца:
Удар кулаком в область нижней трети грудины.
Непрямой массаж сердца.
Искусственное дыхание (при остановке дыхания).
Перед транспортировкой больного в отделение реанимации оказывается неотложная помощь, которая включает в себя мероприятия, направленные на устранение симптомов основного заболевания, спровоцировавшего приступ. При остановке сердца больному проводят экстренную электростимуляцию, а при невозможности ее выполнения – внутрисердечное или эндотрахеальное введение 0,1% раствора Адреналина в 10 мл физиологического раствора.
Далее пациенту вводят раствор Атропина сульфата (подкожно) и дают под язык 0,005-0,01 г Изадрина. При улучшении состояния больного начинают его транспортировку в стационар, повторяя при снижении ЧСС прием Изадрина.
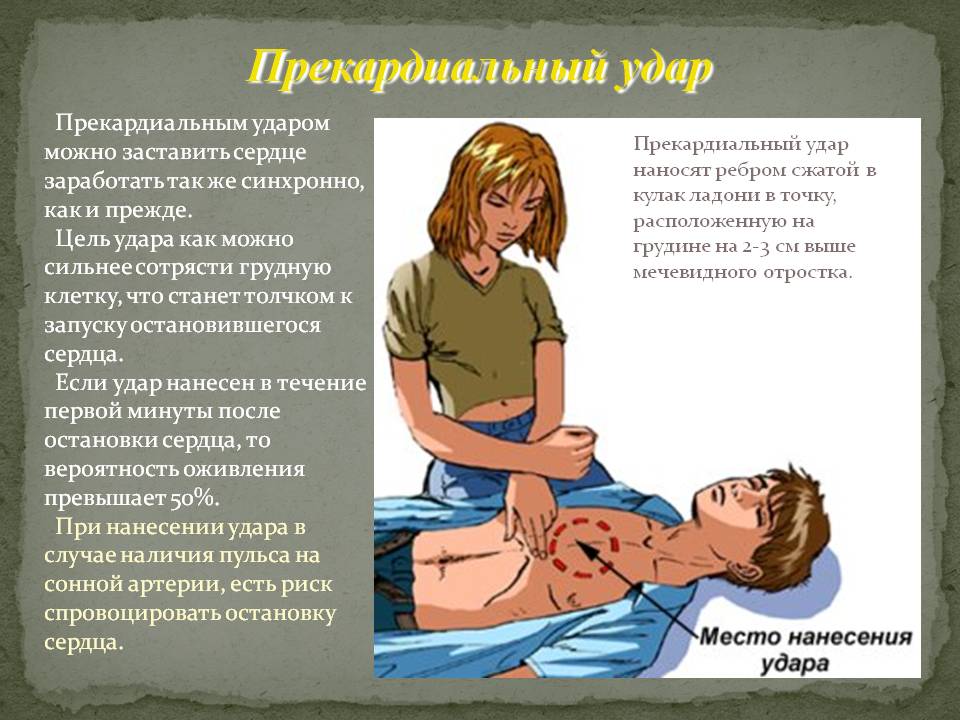
При недостаточном эффекте больному проводят капельное введение 5 мл 0,05% Орципреналина сульфата (в 250 мл 5% раствора глюкозы) или 0,5-1 мл Эфедрина (в 150-250 мл 5% раствора глюкозы). Вливание начинают со скоростью 10 капель/минуту, далее скорость введения постепенно увеличивают до момента появления необходимого количества ЧСС.
В стационаре неотложная помощь оказывается под постоянным мониторингом ЭКГ таким же образом. Больному вводят растворы Атропина сульфат и Эфедрина подкожно 3-4 раза в день и дают под язык через каждые 4-6 часов 1-2 таблетки Изадрина. При неэффективности лекарственной терапии больному проводят чреспищеводную или другую электростимуляцию.
ЛЕЧЕНИЕ
При развитии синдрома МАС вследствие тахиаритмии или паркосизмов тахикардии больному может рекомендоваться лекарственная профилактика для предупреждения припадков. Таким пациентам назначается постоянный прием противоаритмических средств.
При высоком риске развития атриовентрикулярной или синоатриальной блокад и несостоятельности замещающего ритма больным показана имплантация кардиостимулятора. Тип электрокардиостимулятора подбирается в зависимости от формы блокады:
при полной АВ-блокаде показана имплантация асинхронных, постоянно функционирующих кардиостимуляторов;
при урежении ЧСС на фоне неполной АВ-блокады показана имплантация кардиостимуляторов, функционирующих в режиме «по требованию».
Обычно электрод кардиостимулятора вводится по вене в правый желудочек и закрепляется в межтрабекулярном пространстве. В более редких случаях, при периодической остановке синусового узла или выраженной синоауртикулярной блокаде, электрод закрепляют на стенке правого предсердия. У женщин корпус прибора фиксируют между фасциальным футляром молочной железы и фасцией большой грудной мышцы, а у мужчин – во влагалище прямой мышцы живота. Работоспособность прибора должна контролироваться при помощи специальных устройств каждые 3-4 месяца.
ПРОГНОЗЫ
Отдаленные прогнозы при синдроме МАС зависят от:
частоты развития и длительности припадков;
темпа прогрессирования основного заболевания.
Своевременно проведенная имплантация кардиостимулятора существенно улучшает дальнейшие прогнозы.
https://doctor-cardiologist.ru/sindrom-morgani-adamsa-stoksa