Синдром Титце — это доброкачественная патология, при которой утолщаются передние концы II, III и IV ребер, что приводит к возникновению болевых приступов и некоторому снижению трудоспособности пациента. В медицине он известен довольно давно, но правдоподобных теорий, объясняющих его возникновение, до сих пор не существует. Более того, в литературе отсутствует даже единое мнение о том, как называть такое состояние: синдром передней грудной стенки, перихондрит, синдром идиопатической реберно-хрящевой боли или реберный хондрит. А если пациент попытается самостоятельно выяснить в сети интернет, что же это такое — синдром Титце (СТ), то будет весьма удивлен, ведь некоторые «продвинутые» сайты сообщат ему: данный недуг относится к категории… онкологических болезней.
Поэтому хотим сразу успокоить особо мнительных читателей. Во-первых, синдром Титце имеет такое же отношение к раку, как «Запорожец» отечественного разлива к породистому «Мерседесу». Во-вторых, «включать» панику, судорожно обзванивая всех знакомых в поисках хорошего врача нет никакой необходимости: если специфическое лечение и потребуется, то с его назначением справится даже врач районной поликлиники. В-третьих, «опасные симптомы» нередко за несколько недель исчезают сами по себе, а если пациент не чурается нетрадиционных методов терапии, он может помочь себе сам различными народными средствами (синдром Титце — одна из тех патологий, которые можно эффективно лечить настоями и целебными сборами).
Но здесь следует сделать маленькое уточнение. При всей своей «безобидности» реберный хондрит может при определенных условиях оказаться очень коварным. Потому перед тем как отправляться в фитоаптеку или искать хорошего травника, нужно обязательно (!) проконсультироваться с врачом. Он либо назначит соответствующее традиционное лечение (компрессы, гели, мази), либо порекомендует наиболее действенные в вашем случае альтернативные средства.
Суть проблемы
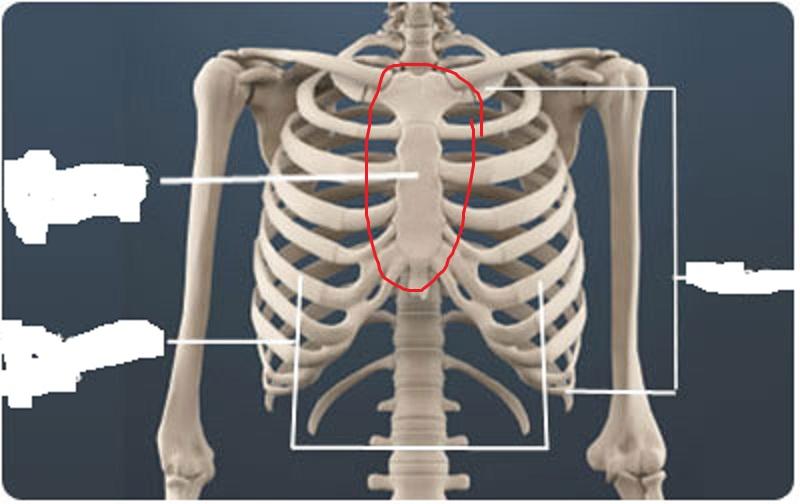
Реберный хондрит (синдром Титце) начинается с воспаления соединительной ткани на участке между реберными хрящами и грудиной, причем длительное время симптомы могут оставаться незаметными либо же вовсе отсутствовать. Примерная локализация зоны поражения выглядит следующим образом:
хрящевая зона II ребра: около 60% случаев;
хрящевая зона III-IV ребер: 30%;
хрящевая зона I, V и VI ребер: 10%.
Примерно в 4/5 всех случаев хондрита наблюдается одностороннее поражение, которое сопровождается незначительной припухлостью и болью, распространяющейся в грудную клетку или руку. Четко выраженных гендерных различий не выявлено, а в условную возрастную группу риска попадают подростки (12-14 лет) и взрослые люди 20-40 лет.
Причины
Как мы говорили, СТ уже почти столетие (впервые характерные симптомы были описаны немецким хирургом Титце в далеком 1921 году) остается патологией, факторы риска которой все еще не выявлены. Сам автор считал, что основная причина хондрита — недостаточное питание, нарушение обмена веществ (расстройство кальциевого обмена, гиповитаминоз) и патологии верхних дыхательных путей. Современные исследователи, используя новейшие методы диагностики, несколько расширили и дополнили этот короткий список:
значительные постоянные нагрузки на верхний плечевой пояс и грудную клетку;
хронические микротравмы грудной клетки (могут возникать во время тренировок профессиональных спортсменов);
наличие в анамнезе инфекционных и аутоиммунных заболеваний;
хронические артриты и артрозы;
патологии органов дыхания;
сезонная аллергия;
коллагеноз (хронический иммунопатологический процесс).
Симптомы
Клинические проявления хондрита можно условно разделить на две группы. В первую попадут симптомы, возникающие в острую фазу, во вторую — остаточные проявления, которые могут досаждать пациенту спустя несколько месяцев после окончания лечения.
1. Острые клинические проявления
распространение болевых ощущений в плечо и шею;
припухлость реберных хрящей;
ксифодиния (гиперчувствительность мечевидного отростка);
ксифоидалгия (синдром мечевидного хряща);
боль скорее ноющая, чем острая, несколько усиливающаяся при кашле, форсированном дыхании и переохлаждении.
2. Остаточные проявления
бессонница;
одышка;
локальное повышение температуры тела в зоне воспаления;
сильная отечность;
тахикардия (учащенное, болезненное сердцебиение);
немотивированный страх, раздражительность и беспокойство;
снижение аппетита;
покраснение кожи (гиперемия).
Особенности болевых ощущений при хондрите
никак не коррелируются со временем суток;
отсутствует болезненная утренняя скованность;
усиление приступа при любом движении;
ассиметричность (верхние ребра беспокоят только с одной стороны).
Диагностика
Синдром Титце, как несложно заметить исходя из «обширности» и «уникальности» его клинических проявлений, представляет немалую проблему для врача. Специфических лабораторных исследований, как и гарантированно эффективных методов диагностики, не существует, отчего лечение скрытого хондрита вряд ли окажется эффективным.
Стандартная рентгенография зачастую не показывает каких-либо патологических изменений, а МРТ или КТ практически не назначаются, так как очередь на бесплатную диагностику в наших реалиях значительно превышает возможности установленного оборудования. В определенных случаях выявить хондрит удается при пункционной биопсии, но такую процедуру сложно назвать безболезненной, потому ее проводят только при наличии соответствующих показаний. За рубежом уже довольно давно ведутся разработки специфических лабораторных тестов, но перспективы их широкого внедрения, увы, довольно туманны.
Исходя из этого, приходится констатировать, что при лечении хондрита врачи вынуждены в основном опираться на данные физикального исследования, субъективные жалобы пациентов и немногочисленные косвенные данные, а сам диагноз «синдром Титце» должен ставиться только после исключения более вероятных патологий:
МФБС (миофасциальный болевой синдром) межреберной или малой грудной мышц;
реберно-грудинный синдром;
скрытый перелом ребра;
синдром «скользящего ребра»;
травматическое смещение в точке соединения ребра и хряща;
костная мозоль;
межреберная невралгия;
ИБС (ишемическая болезнь сердца);
первичная опухоль ребра;
метастазирование опухоли, локализованной в других тканях и органах.
Лечение
Несмотря на то, что в коммерческих клиниках вам смогут предложить множество способов терапии, большинство ортодоксальных медиков сходятся на том, что единственный метод, гарантированно избавляющий от синдрома, — это поднадкостничная резекция (ломать — не строить?). Но с учетом того, что большинство пациентов уже научились жить со своей болезнью, на хирургическую операцию они чаще всего не решаются. Более того, многие даже не подозревают о самом факте наличия патологии, а редкие болевые приступы традиционно «списываются» на сезонные изменения климата, неудачную позу во время сна или тяжелую (в прямом смысле этого слова) рабочую неделю. Само же консервативное лечение может быть следующим:
местная противовоспалительная терапия (мази, кремы);
рефлексотерапия и акупунктура;
физиотерапевтические процедуры;
для купирования болевого синдрома могут использоваться анальгетики и нестероидные противовоспалительные препараты (при необходимости — в виде прямых инъекций в точку локализации боли);
новокаиновая блокада;
компрессы с димексидом.
Народные рецепты
Настой листьев березы. 3 ст. л. исходного сырья залить 600 мл крутого кипятка, выдержать 6-8 часов и процедить. Схема приема: по 100-120 мл 2-3 раза в день.
Отвар почек березы. 5 г сырья засыпать в емкость с кипятком (400 мл), подержать 10-15 минут на медленом огне, настоять около часа и процедить. Схема приема: по 1/4 стакана 4 раза в день.
Настой листьев брусники. 1 ст. л. исходного сырья залить 200-220 мл холодной воды, поставить на огонь, довести до кипения и подождать 5-10 минут. Далее настой охладить и процедить. Схема приема: по 1 ст. л. 3-4 раза в день. Особые указания: хранить в прохладном (но не холодном) месте не более 24 ч.
Напар их цветков бузины. 20 г растительного сырья поместите в глиняную или фарфоровую посуду, залейте 1 л кипятка и оставьте на ночь. Схема приема: получившийся объем разделить на 3 равновеликих порции, которые следует выпить в течение дня.
Настой зверобоя продырявленного. 3 ст. л. травы залить 800-850 мл кипятка (примерно 4 стакана), дать настояться 2-2,5 ч., после чего процедить. Схема приема: по 1/3 стакана 3 раза в день (желательно до еды), курс лечения — 1-2 месяца.
Настой кизила. 1 ч. л. корней соединить с 200 мл воды комнатной температуры и кипятить 10-15 мин., после чего дать остыть. Схема приема: по 2 ст. л. 3 раза в день.
Настой клевера. В емкость с 20 г высушенных цветков добавить 200 мл горячей воды, дать настояться 2-3 часа и процедить. Схема приема: 2-3 ст. л. 3 раза в день (при недостаточном эффекте единоразовую дозу можно довести до 100-110 мл).
Лечебная ванна. 300 г аптечной ромашки (можно при необходимости заменить шалфеем или свежими еловыми ветками) высыпать в большое ведро, залить 5 л кипятка, дать 1-2 часа настояться и процедить. После этого добавить целебную жидкость в ванну с теплой (важно) водой. Схема лечения: рекомендуемая длительность одной процедуры — 20-30 минут, принимать через день.
Физиотерапевтические процедуры
1.Лазерная терапия (воздействие лучом лазера на область поражения).
Схема лечения: курс из 10 сеансов продолжительностью не более 10 мин.
2. Лекарственный электрофорез (введение обезболивающих препаратов через кожу при помощи слабого электрического тока)
Схема лечения: курс из 10 сеансов продолжительностью 5 мин.
3. УВЧ-терапия (местное воздействие на зону поражения электрическим полем, имеющим очень высокую частоту)
Схема лечения: курс из 10-15 сеансов продолжительностью 5-10 мин.
4. Дарсонваль (использование токов небольшой силы, но высокой частоты и напряжения)
Схема лечения: курс из 10 сеансов продолжительностью 5-10 мин.
https://prosindrom.com/internal-diseases/sindrom-tittse.html